
ივანე ჯავახიშვილის სახელობის თბილისის სახელმწიფო უნივერსიტეტის ეკონომიკისა და ბიზნესის ფაკულტეტის რეფერირებადი და რეცენზირებადი საერთაშორისო სამეცნიერო-ანალიტიკური ჟურნალი

ჯანდაცვის დანახარჯები საქართველოში და ჯანდაცვის მსოფლიო ორგანიზაციის რეკომენდაციები
ჯანდაცვის დანახარჯებზე მნიშვნელოვან გავლენას ახდენს ქვეყნის ეკონომიკური შესაძლებლობა. რაც უფრო მაღალია ქვეყნის განვითარების დონე, მით უფრო მეტი თანხები იხარჯება ჯანდაცვაზე და შესაბამისად დამაკმაყოფილებელია მოსახლეობის ჯანმრთელობაც (მაგ. სოცოცხლის საშუალო ხანგრძლივობა). ამავე დროს, ჯანდაცვაზე მაღალი ხარჯები არ წარმოადგენს მოსახლეობის ჯანმრთელობის მდგომარეობის გაუმჯობესების უმთავრეს საშუალებას. ჯანდაცვაზე დანახარჯები უმთავრესად დაკავშირებულია სამედიცინო პერსონალის დიდ რაოდენობასთან და ახალი, ძვირადღირებული სამედიცინო ტექნოლოგიების დანერგვასთან.
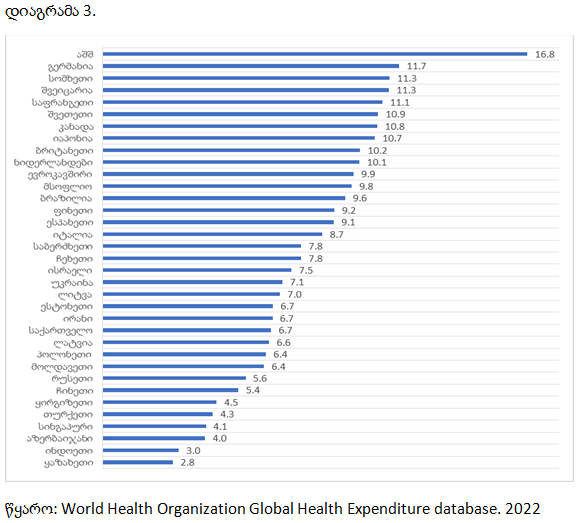
ქვეყანაში ჯანდაცვის დაფინანსების მნიშვნელოვანი ინდიკატორია ჯანდაცვაზე მთლიან დანახარჯებში სახელმწიფო დანახარჯების წილი. ჯანდაცვის მსოფლიო ორგანიზაციის რეკომენდაციით, ჯანდაცვის სახელმწიფო დანახარჯები უნდა შეადგენდეს ჯანდაცვის მთლიანი ხარჯების 40%-ზე მეტს. ქვეყნებში, სადაც ეს მაჩვენებელი 40%-ზე ნაკლებია, სახელმწიფოს შეზღუდული პასუხისმგებლობა გააჩნია ჯანდაცვის სექტორში არსებული პრობლემების გადასაჭრელად. 2019 წლის მონაცემებით, საქართველოში ჯანდაცვაზე სახელმწიფო დანახარჯების წილი ჯანდაცვაზე მთლიან დანახარჯებში შეადგენდა 40.8%-ს მცირედით აღემატება ჯანდაცვის მსოფლიო ორგანიზაციის რეკომენდაციით გათვალისწინებულ ზღვარს. გასათვალისწინებელია, რომ საქართველოში ჯანდაცვაზე სახელმწიფო დანახარჯების წილი ჯანდაცვაზე მთლიან ხარჯებში 2000-2019 წლებში 11.4%-დან 40.8%-მდე გაიზარდა. ამ მაჩვენებლით საქართველო შეესაბამება საშუალოზე დაბალშემოსავლიანი ქვეყნების საშუალო მაჩვენებელს (41%) და მნიშვნელოვნად ჩამორჩება საშუალოზე მაღალშემოსავლიან ქვეყნების საშუალო მაჩვენებელს (54%).
საკვანძო სიტყვები: ჯანდაცვის ხარჯები, ჯანდაცვის სახელმწიფო ხარჯები, ჯანდაცვის კერძო ხარჯები.
შესავალი
„უკეთესი ჯანმრთელობის“ არსი ძალიან ფართოა და მოიცავს სიცოცხლის მოსალოდნელი ხანგრძლივობის მატებას, ცხოვრების ხარისხის გაუმჯობესებას, კონკრეტული დაავადებისაგან სიკვდილიანობის და ავადობის შემცირებას, ტკივილის შემსუბუქებას, ქრონიკულ ავადმყოფთა დამოუკიდებლად ფუნქციონირების უნარის გაუმჯობესებას. ამდენად, მნიშვნელოვანია ვიცოდეთ, ჯანდაცვაში მეტი ინვესტიციები რამდენად აუმჯობესებს მოსახლეობის ჯანმრთელობის მაჩვენებლებს.
ჯანდაცვის დანახარჯებზე მნიშვნელოვან გავლენას ახდენს ქვეყნის ეკონომიკური შესაძლებლობა, ვიდრე სამედიცინო მომსახურების საჭიროება, შესაბამისად, მაღალშემოსავლიან ქვეყნებს აქვთ შესაძლებლობა ჯანდაცვაზე დახარჯონ მეტი თანხები. მაგალითად, კანადას, რომლის მშპ მოსახლეობის ერთ სულზე 52,078 დოლარს (2021წ.) შეადგენს, შეუძლია ჯანდაცვაზე უფრო მეტი დახარჯოს, ვიდრე საქართველოს, რომლის მშპ მოსახლეობის ერთ სულზე 5015 დოლარია.
ცხადია, რაც უფრო მაღალია ქვეყნის განვითარების დონე, მით უფრო მეტი თანხები იხარჯება ჯანდაცვაზე, შესაბამისად, მით უფრო მაღალია მოსახლეობის ჯანმრთელობის მდგომარეობა (მაგ. სოცოცხლის საშუალო ხანგრძლივობა). ამავე დროს, ჯანდაცვაზე მაღალი ხარჯები არ წარმოადგენს მოსახლეობის ჯანმრთელობის მდგომარეობის გაუმჯობესების უმთავრეს საშუალებას (ვერულავა, 2023). აშშ უმდიდრესი ქვეყანაა მსოფლიოში, სადაც ჯანდაცვაზე ყველაზე უფრო მეტი თანხები იხარჯება, მაგრამ მოსახლეობის ჯანმრთელობის მდგომარეობის მაჩვენებლები სხვა განვითარებულ ქვეყნებთან შედარებით არცთუ ისე მაღალია. ასე, მაგალითად, სიცოცხლის საშუალო ხანგრძლივობა იაპონიაში 84.8 წელია, დიდ ბრიტანეთში 82.2 წელი, ხოლო აშშ-ში – 78.2, მაშინ, როდესაც აშშ მოსახლეობის ერთ სულზე თითქმის ორჯერ მეტს ხარჯავს ჯანდაცვაზე ($11945), ვიდრე იაპონია ($4691) და დიდი ბრიტანეთი ($5268). აშშ-ს სიცოცხლის საშუალო ხანგრძლივობის მაჩვენებელი (78.2 წელი), თითქმის ისეთივეა როგორიც ურუგვაის (78 წელი) ან კუბას (78.2 წელი). ბევრ ღარიბ ქვეყნაში სიცოცხლის საშუალო ხანგრძლივობა მკვეთრად გაიზარდა, მიუხედავად მოსახლეობის ერთ სულზე მშპ-ისა და ჯანდაცვაზე დანახარჯების დაბალი დონისა.
ჯანდაცვაზე დიდი ნახარჯები უმთავრესად დაკავშირებულია სამედიცინო პერსონალის დიდ რაოდენობასთან და ახალი, ძვირადღირებული სამედიცინო ტექნოლოგიების დანერგვასთან, ვიდრე სამედიცინო მომსახურებაზე მოსახლეობის საჭიროებასთან. მეორე მსოფლიო ომის შემდეგ იაპონიაში სიცოცხლის საშუალო ხანგრძლივობა 35 წლით გაიზარდა, რაც მკვლევართა აზრით, ეკონომიკურ აღმავლობასთან ერთად, უფრო მეტად დაკავშირებული იყო ჯანდაცვის სფეროში ახალი ტექნოლოგიების დანერგვასთან. აქვე აღსანიშნავია, რომ ზოგიერთ დაბალ, ან საშუალოშემოსავლიან ქვეყნებში, სადაც შედარებით ნაკლებად იყენებენ უახლეს სამედიცინო ტექნოლოგიებს, სიცოცხლის საშუალო ხანგრძლივობა მაღალია (მალაიზია – 76.3 წელი, შრი ლანკა – 76.6 წელი, ალჟირი – 77 წელი), რაც მიგვანიშნებს, რომ მოსახლეობის ჯანმრთელობის მდგომარეობა მხოლოდ სამედიცინო მომსახურების უახლესი ტექნოლოგიების დანერგვაზე არ არის დამოკიდებული.
ჯანდაცვის დანახარჯები მნიშვნელოვან გავლენას ახდენს ბავშვთა და დედათა სიკვდილიანობაზე. ქვეყნებში, სადაც ჯანდაცვზე მაღალი დანახარჯებია, ხელმისაწვდომია სამედიცინო დახმარება, დაბალია დედათა და ბავშვთა სიკვდილიანობა. ინფექციური დაავადებებით მოკვდაობა და ავადობის ტვირთი მაღალია დაბალი შემოსავლების ქვეყნებში და დაბალი – მაღალგანვითარებულ ქვეყნებში, რადგან უმეტესი დაავადება, რომელიც ასოცირდება სიღარიბესთან, არის ინფექციური – შიდსი, მალარია, ტუბერკულოზი, დიარეა და ა.შ. ეს დაავადებები დაკავშირებულია დაბალ შემოსავლებთან, სუფთა წყლისა და სანიტარიის ნაკლებობასთან, საკვების არასრულფასოვან მოხმარებასთან, სამედიცინო დახმარებაზე ხელმისაწვდომობის თითქმის არარსებობასთან.
ქვეყანა რაც უფრო მეტს ხარჯავს საკუთარი მოსახლეობის ჯანმრთელობაზე, მით უფრო მაღალია აუცილებელ სამედიცინო დახმარებაზე ხელმისაწვდომობა (ვერულავა & ჯორბენაძე, 2020). მაღალშემოსავლიან ქვეყნებში (აშშ, დასავლეთ ევროპა, იაპონია, ავსტრალია) სამედიცინო მომსახურების ხელმისაწვდომობა 95%-ს შეადგენს. ცენტრალური აზიის, კავკასიის რეგიონის და ლათინური ამერიკის ქვეყნებში სამედიცინო მომსახურების ხელმისაწვდომობის დონე 50-80%-ია. სუბსაჰარული აფრიკის ქვეყნებში, სადაც სიცოცხლის საშუალო ხანგრძლივობა 50 წელს ოდნავ აღემატება, მაღალია დედათა და ბავშვთა სიკვდილიანობა, ინფექციური დაავადებებით ავადობა, 50%-ზე დაბალია სამედიცინო მომსახურებაზე ხელმისაწვდომობა.
გარკვეული დამოკიდებულება არსებობს ჯანდაცვაზე დანახარჯებსა და ავადობის ტვირთს შორის – ქვეყნებში, სადაც დაბალია ჯანდაცვაზე დანახარჯები, მაღალია ავადობის ტვირთი, მდიდარ ქვეყნებში, სადაც ჯანდაცვაზე დანახარჯები შეადგენს გლობალური დანახარჯების 87%-ს, მოდის გლობალური ავადობის ტვირთის შედარებით დაბალი წილი. შედარებისათვის – ღარიბ ქვეყნებზე მოდის ავადობის გლობალური ტვირთის 90% და ჯანდაცვაზე გლობალური დანახარჯების 13%. ამერიკის რეგიონზე, რომელიც შეადგენს მსოფლიოს მოსახლეობის 8%-ს, ავადობის გლობალურ ტვირთზე მოდის 10% და იხარჯება მსოფლიოში ჯანდაცვაზე მთლიანი დანახარჯების 42%. აფრიკის რეგიონზე მოდის მოსახლეობის 14%, ავადობის გლობალური ტვირთის 24% და იხარჯება ჯანდაცვაზე მთლიანი დანახარჯების 1% (საერთაშორისო დახმარების ჩათვლით).
აღნიშნულიდან გამომდინარე, ჩვენი კვლევის მიზანი საქართველოს ჯანდაცვის სისტემის დაფინანსების შეფასება შემდეგი ინდიკატორების მიხედვით: ჯანდაცვაზე მთლიანი დანახარჯების ხვედრითი წილი მ შ პ-ში, ჯანდაცვაზე მთლიანი დანახარჯები მოსახლეობის ერთ სულზე; ჯანდაცვაზე სახელმწიფო დანახარჯების ხვედრითი წილი სახელმწიფოს მთლიან დანახარჯებში; ჯანდაცვაზე სახელმწიფო დანახარჯების ხვედრითი წილი ჯანდაცვის მთლიან დანახარჯებში; კერძო ხარჯები ჯანდაცვაზე.
მთლიანი დანახარჯები ჯანდაცვაზე მშპ-ის მიხედვით
მშპ-ში ჯანდაცვის მთლიანი ხარჯების წილი არის ქვეყნის მთლიან შემოსავლებში ჯანდაცვაზე დახარჯული წილის საზომი, რომელიც შედგება სახელმწიფო, კერძო და დონორი წყაროებისგან. ის საზოგადოების კეთილდღეობის საუკეთესო სტანდარტული საზომია და გამოიყენება საერთაშორისო შედარებისათვის. მშპ-ში ჯანდაცვაზე დაბალი ხარჯი გვიჩვენებს, რომ ჯანდაცვისათვის არ არის მობილიზებული საკმარისი რესურსები, შესაბამისად, სამედიცინო მომსახურების ხელმისაწვდომობა და მომსახურების ხარისხი დაბალია.
მსოფლიო ბანკის მონაცემებით, 2022 წელს მსოფლიოს მ შ პ შეადგენდა 85.18 ტრლნ დოლარს, რომლიდანაც ჯანდაცვაზე 8.3 ტრლნ დოლარი დაიხარჯა, რაც მშპ-ის 9.8%-ია (WHO, 2020). მსოფლიოში ჯანდაცვაზე გლობალური დანახარჯების განაწილება არათანაბარია. მაღალი შემოსავლის მქონე ქვეყნებზე მოდის ჯანდაცვაზე მთლიანი ხარჯების დაახლოებით 80%, საშუალო შემოსავლის ქვეყნებზე – 17%, დაბალი საშუალო შემოსავლის ქვეყნებზე – 2.8% და დაბალი შემოსავლის მქონე ქვეყნებზე – 0.24% (WHO, 2021).
ჯანდაცვის ხარჯები ქვეყნის ეკონომიკის ზომის შესაბამისია და ვარირებს შემოსავლების მიხედვით. აშშ-ში 2020 წელს დაიხარჯა 4.1 ტრლნ დოლარი, რაც გლობალური ჯანდაცვის დანახარჯების 42%-ია. ამასთან, აშშ-ში ჯანდაცვაზე ხარჯები ქვეყნის მ შ პ-ის 19.7%-ს შეადგენს, რაც ყველაზე მაღალი მაჩვენებელია. შედარებისათვის – ეკონომიკური თანამშრომლობისა და განვითარების ორგანიზაციის (OECD) ქვეყნებში, ჯანდაცვის ხარჯები შეადგენს ქვეყნის მ შ პ-ის საშუალოდ 12.5%-ს. ჯანდაცვის ხარჯები მშპ-ის მიხედვით მერყეობს საშუალოდ 4.9%-დან – საშუალოზე დაბალშემოსავლიან ქვეყნებში, 8.2%-მდე მაღალშემოსავლიან ქვეყნებში.
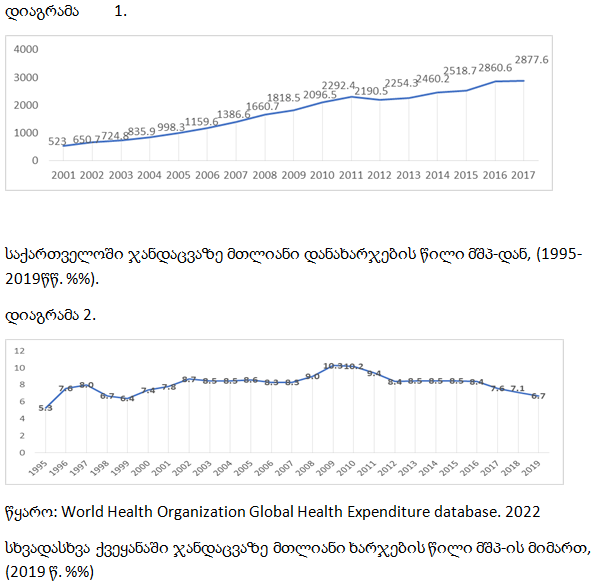
2021 წელს საქართველოში მ შ პ შეადგენდა 18.7 მლრდ აშშ დოლარს, ხოლო მ შ პ მოსახლეობის ერთ სულზე – $5015 დოლარს. 2017 წელს ჯანდაცვაზე სულ დაიხარჯა 2877.6 მლნ ლარი, რაც 2010 წელთან შედარებით, 800 მლნ ლარით მეტია. საქართველოში ჯანდაცვაზე მთლიანი დანახარჯები ბოლო ათწლეულში ზომიერი ტემპით იზრდება, ხოლო ბოლო წლებში ზრდის ტემპმა მნიშვნელოვნად იმატა.
საქართველოში მშპ-თან მიმართებით, მთლიანი დანახარჯები ჯანდაცვაზე 1995-2019 წლებში 5.3%-დან 6.7%-მდე გაიზარდა, რაც შეესაბამება საშუალოზე მაღალშემოსავლიანი ქვეყნების საშუალო მაჩვენებელს (6.5%). ეს ნიშნავს, რომ საკუთარი ეკონომიკიდან საქართველო ჯანდაცვაზე ხარჯავს თითქმის იმდენივეს, რამდენსაც საშუალოზე მაღალშემოსავლიან ქვეყნები. მშპ–დან ჯანდაცვისთვის განკუთვნილი თანხების ასეთი მაღალი წილი შესაძლოა განპირობებული იყოს ისეთი ფაქტორებით, როგორიცაა: ახალი ტექნოლოგიებისა და სამკურნალწამლო საშუალებების მაღალი ფასები და შესაბამისად, მაღალი სამედიცინო ინფლაცია, ხანდაზმული მოსახლეობის რაოდენობის მატების ხარჯზე ქრონიკული დაავადებების პრევალენტობის სწრაფი ზრდა და სხვა.
ჯანდაცვაზე მთლიანი დანახარჯები საქართველოში (2001-2017წწ. მლნ ლარი).
ჯანდაცვაზე მთლიანი დანახარჯები მოსახლეობის ერთ სულზე
მთლიანი დანახარჯები ჯანდაცვაზე მოსახლეობის ერთ სულზე გათვლით გვიჩვენებს თუ რომელ ქვეყანაშია ჯანდაცვის დანახარჯები ადეკვატური, რომ მიღწეულ იქნეს შესაბამისი ხელმისაწვდომობა და ხარისხი. დაბალშემოსავლიანი ქვეყნების ჯანმრთელობის ბიუჯეტი საკმარისი არ არის ჯანმრთელობის პრობლემების დასაძლევად. ჯანდაცვის მსოფლიო ორგანიზაციის „მაკროეკონომიკისა და ჯანმრთელობის კომისიის“ (Commission on Macroeconomics and Health) გათვლებით, დაბალგანვითარებულ ქვეყნებში მინიმალური აუცილებელი სამედიცინო მომსახურების განხორციელებისათვის საჭიროა ჯანდაცვაზე დანახარჯები შეადგენდეს არანაკლებ $30-40-ს მოსახლეობის ერთ სულზე წელიწადში; ქვეყანაში, სადაც ჯანდაცვაზე დანახარჯები აღნიშნულზე ნაკლებია, შესაბამისად დაბალია სამედიცინო მომსახურებაზე ხელმისაწვდომობა და ხარისხი (WHO, 2001). ეს მინიმალური და აუცილებელი თანხა უმეტესწილად ჯანდაცვის წინასწარი გადახდის სქემებით (ჯანმრთელობის სოციალური და კერძო დაზღვევა) უნდა დაიფაროს და ნაკლებად – ჯიბიდან პირდაპირი გადახდით.
ჯანდაცვაზე გლობალური საშუალო ხარჯი მოსახლეობის ერთ სულზე შეადგენდა 1105 აშშ დოლარს (2019 წელს), თუმცა, შემოსავლის ჯგუფების მიხედვით დიდი განსხვავებაა. დაბალშემოსავლიან ქვეყნებში ჯანდაცვაზე აღნიშნული საშუალო დანახარჯები შეადგენდა მხოლოდ 39 აშშ დოლარს, ხოლო მაღალშემოსავლიან ქვეყნებში – 3,191 აშშ დოლარს, რაც 80-ჯერ მეტია და დაახლოებით 4-ჯერ აღემატება დაბალშემოსავლიანი ქვეყნების საშუალო მაჩვენებელს (693 აშშ დოლარი 2019 წელს). საშუალოზე დაბალშემოსავლიან ქვეყნებში აღნიშნული ხარჯები შეადგენდა 119 აშშ დოლარს, საშუალოზე მაღალშემოსავლიან ქვეყნებში კი – 472 აშშ დოლარს.
მთლიანი დანახარჯები ჯანდაცვაზე მოსახლეობის ერთ სულზე ($). საქართველო. 2000-2019 წწ.
სხვადასხვა ქვეყანაში ჯანდაცვაზე მთლიანი ხარჯები მოსახლეობის ერთ სულზე (2019 წ. აშშ დოლარი)
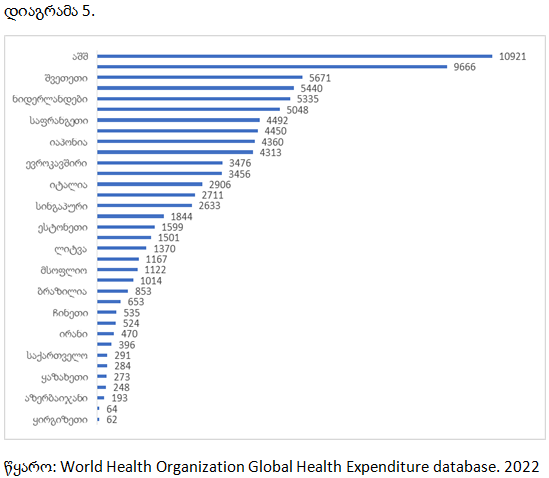
საქართველოში მთლიანი დანახარჯები ჯანდაცვაზე მოსახლეობის ერთ სულზე 2000-2019 წლებში 51-291დოლარამდე მერყეობდა. ამ მაჩვენებლით საქართველო აღემატება საშუალოზე დაბალშემოსავლიანი ქვეყნების საშუალო მაჩვენებელს, მაგრამ ჩამორჩება საშუალოზე მაღალშემოსავლიანი ქვეყნების საშუალო მაჩვენებელს. ჯანდაცვის მსოფლიო ორგანიზაციის შეფასებით, 2030 წლისთვის ჯანდაცვის მდგრადი განვითარების მიზნების მისაღწევად, დაბალ და საშუალო შემოსავლების ქვეყნებმა წელიწადში დამატებით 41 აშშ დოლარით უნდა გაზარდონ ერთ სულზე ჯანდაცვის ხარჯები (Stenberg et a., 2017). ეს გულისხმობს ჯანმრთელობის მიმდინარე ხარჯების გაორმაგებას დაბალშემოსავლიან ქვეყნებში და 34%-ით ზრდას საშუალოზე დაბალშემოსავლიან ქვეყნებში.
სახელმწიფო დანახარჯები ჯანდაცვაზე
სახელმწიფოს უმთავრესი ფასეულობა ადამიანის ჯანმრთელობაა. ადამიანის ჯანმრთელობის მდგომარეობაზე მნიშვნელოვან ზეგავლენას ახდენს სახელმწიფოს მიერ ჯანმრთელობის დაცვის სფეროში ნაკისრი ვალდებულებები. სახელმწიფოს მიერ ჯანდაცვისათვის გამოყოფილი სახსრების მოცულობა და ხარჯვა დიდადაა დამოკიდებული ქვეყნის პოლიტიკურ ნებასა და ბიუჯეტის შესაძლებლობებზე, ასევე, ისეთ ფაქტორებზე, როგორიცაა – საზოგადოებაში არსებული ღირებულებები და ფასეულობები, პრიორიტეტები, ქვეყნის ეკონომიკური განვითარების დონე. რაც უფრო დიდია მშპ, მით მეტია სახელმწიფოს წილი ჯანდაცვის სისტემის დაფინანსებაში. გარკვეული გამონაკლისია აშშ და შვეიცარია, სადაც კერძო დაფინანსების სისტემა ჯანდაცვის მთლიანი ხარჯების მნიშვნელოვან ნაწილს შეადგენს. ამ ქვეყნებში მოსახლეობის პირადი შენატანების უმთავრესი ნაწილი კერძო სამედიცინო სადაზღვევო კომპანიებში იყრის თავს. დასავლეთ ევროპის ქვეყნებში, სადაც მოსახლეობის შემოსავლები დიდია, ჯანდაცვის სისტემა საზოგადოებრივი სოლიდარობის პრინციპზე ვითარდება და ჯანდაცვის ხარჯების უმეტეს ნაწილს სახელმწიფო იხდის სახელმწიფო სადაზღვევო პროგრამებით ან სოციალური დაზღვევის სისტემების საშუალებით (ჯორბენაძე & ვერულავა, 2021). განვითარებად ქვეყნებში (აზიის, აფრიკის, ახლო აღმოსავლეთის ქვეყნები) უფრო მეტად ჯანდაცვის კერძო დაფინანსების სისტემაა გავრცელებული. ჯანდაცვის დანახარჯების ნახევარზე მეტი პაციენტის პირდაპირი გადახდით, ან კერძო სადაზღვევო კომპანიების საშუალებით ხორციელდება. რაც ბევრს ხარჯავს სახელმწიფო ჯანმრთელობაზე, მით უფრო ნაკლების გადახდა მოუწევს პაციენტს საკუთარი ჯიბიდან, მით უფრო ფინანსურად დაცულია იგი.
ჯანდაცვაზე სახელმწიფო ხარჯები (მლნ ლარი) საქართველოში, 1955-2021წწ.
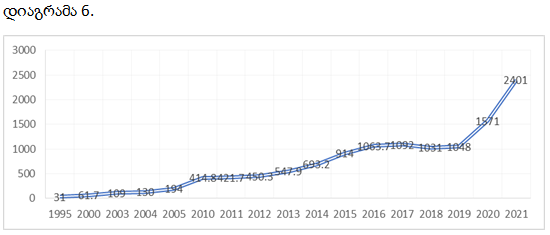
ჯანდაცვაზე სახელმწიფო ხარჯები მთლიან სახელმწიფო ხარჯებში გვიჩვენებს სახელმწიფოსათვის რამდენად პრიორიტეტულია საკუთარი მოსახლეობის ჯანმრთელობა, თუ რა მნიშვნელობას ანიჭებს ის ჯანდაცვაზე დანახარჯებს სხვა სექტორების დანახარჯებთან შედარებით. ჯანდაცვის მსოფლიო ორგანიზაციის მიხედვით, ჯანდაცვაზე სახელმწიფო დანახარჯების წილი მთლიანი სახელმწიფო დანახარჯებში უნდა შეადგენდეს 15 %-ს მაინც (Organisation of African Unity, 2001). ამ მხრივ საქართველოში არსებული მდგომარეობა, ასე თუ ისე, ასახულია ცხრილში 1.
ჯანდაცვაზე სახელმწიფო დანახარჯების ტენდენციები საქართველოში
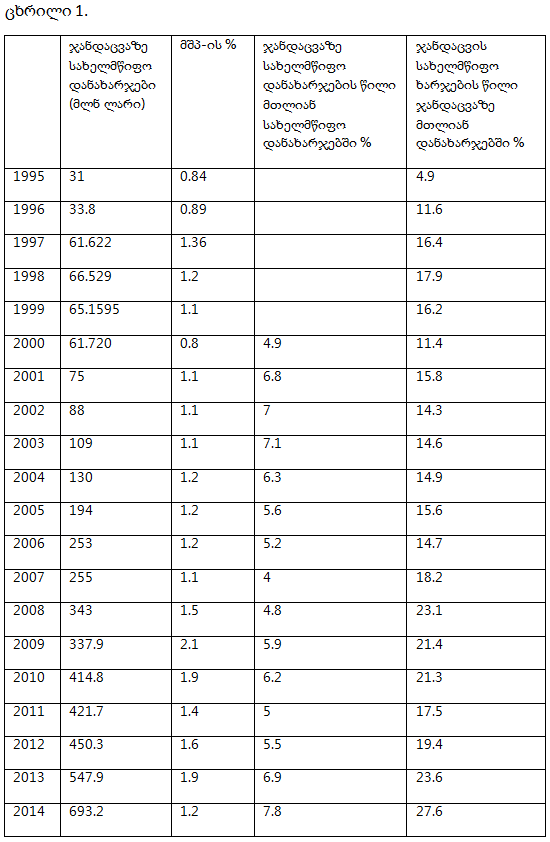
ჯანდაცვაზე სახელმწიფო დანახარჯების წილი მთლიანი სახელმწიფო დანახარჯებში მაღალშემოსავლიან ქვეყნებში შეადგენს 14%-ს, საშუალოზე მაღალშემოსავლიან ქვეყნებში – 12%-ს, საშუალოზე დაბალშემოსავლიან ქვეყნებში – 7%-ს, დაბალშემოსავლიან ქვეყნებში – 5.4%-ს.
სახელმწიფო ბიუჯეტში ჯანდაცვის სექტორის პრიორიტეტულობა, ეროვნული შემოსავლების ზრდასთან ერთად იზრდება. მდიდარ ქვეყნებს აქვთ მეტი შესაძლებლობები და სახელმწიფო ცდილობს უფრო მეტი დახარჯოს ჯანმრთელობაზე. თუმცა, თითოეული შემოსავლის ჯგუფში გაერთიანებულ ქვეყნებს შორის დიდი ვარიაციებია ჯანმრთელობის დანახარჯებში. ამასთან, ზოგიერთი ქვეყნის მთავრობა, მიუხედავად ეროვნული შემოსავლების შედარებით დაბალი დონისა, ცდილობს ჯანდაცვის სექტორში გამოყოს შედარებით მაღალი ხარჯები, ხოლო ზოგიერთ შედარებით მდიდარ ქვეყანაში, პირიქით, მთავრობები ცდილობენ ჯანდაცვაზე გამოყონ მცირე თანხები. ამრიგად, ჯანდაცვის ხარჯების პრიორიტეტულობა დიდწილად თითოეული ქვეყნის არჩევანია. ზოგი ქვეყნის მთავრობა ჯანდაცვას არ მიიჩნევს პრიორიტეტად და მას განიხილავს როგორც ეკონომიკურად არაეფექტიან სფეროს. ამის საპი-რისპიროდ, ზოგი ქვეყნის მთავრობა დაინტერესებულია, ჰყავდეს ჯანმრთელი მოსახლეობა. საქართველოში სახელმწიფო ჯანდაცვის დანახარჯების წილი მთლიანი სახელმწიფო დანახარჯებში, თითქმის არ შეცვლილა 2000 წლიდან 2012 წლამდე – 4.3%-5%. 2012 წლიდან სტაბილურად იზრდებოდა და 2019 წელს 9.4% შეადგინა. ამ მაჩვენებლით საქართველო აღემატება საშუალოზე დაბალშემოსავლიან ქვეყნებს (7%) და ჩამორჩება საშუალოზე მაღალშემოსავლიან ქვეყნებს
ჯანდაცვაზე სახელმწიფო დანახარჯების წილის დინამიკა საქართველოს სახელმწიფო ბიუჯეტში (%% 1955-2019 წწ).
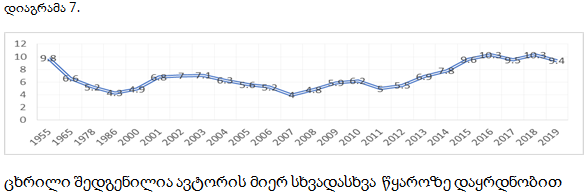
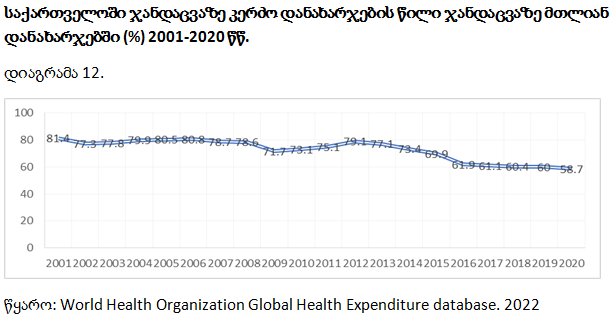
როგორც უკვე აღინიშნა, ქვეყანაში ჯანდაცვის დაფინანსების მნიშვნელოვანი ინდიკატორია მთლიან დანახარჯებში ჯანდაცვაზე სახელმწიფო დანახარჯების წილი. ჯანდაცვის მსოფლიო ორგანიზაციის რეკომენდაციით, ჯანდაცვის სახელმწიფო დანახარჯები უნდა შეადგენდეს ჯანდაცვის მთლიანი ხარჯების 40%-ზე მეტს. ქვეყნებში, სადაც ეს მაჩვენებელი 40%-ზე ნაკლებია, სახელმწიფოს შეზღუდული პასუხისმგებლობა გააჩნია ჯანდაცვის სექტორში მდგარი პრობლემების გადასაჭრელად.
ჯანდაცვის გლობალური ხარჯების დაფინანსების უმთავრესი წყაროა სახელმწიფო (60% – $5.1 ტრლნ), შემდეგ მოდის კერძო ხარჯები (40% – $3.4 ტრლნ) (WHO, 2021). მაღალშემოსავლიან ქვეყნებში ყველაზე დიდი წილი უკავია სახელმწიფო ტრანსფერებს (48%) და ჯანმრთელობის სოციალური დაზღვევის შენატანებს (22%), ხოლო ჯიბიდან პირდაპირი ხარჯების წილი ყველაზე დაბალია (21%).
2019 წლის მონაცემებით, საქართველოში ჯანდაცვაზე სახელმწიფო დანახარჯების წილი ჯანდაცვაზე მთლიან ხარჯებში შეადგენდა 40.8%-ს. შესაბამისად, საქართველოში ჯანდაცვაზე სახელმწიფო დაფინანსების წილი მცირედით აღემატება ჯანდაცვის მსოფლიო ორგანიზაციის რეკომენდაციით გათვალისწინებულ ზღვარს.
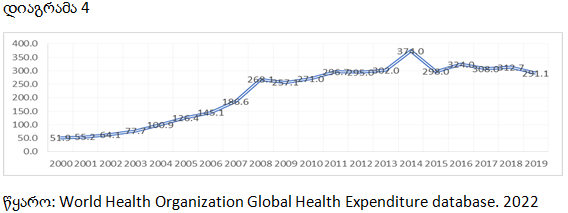
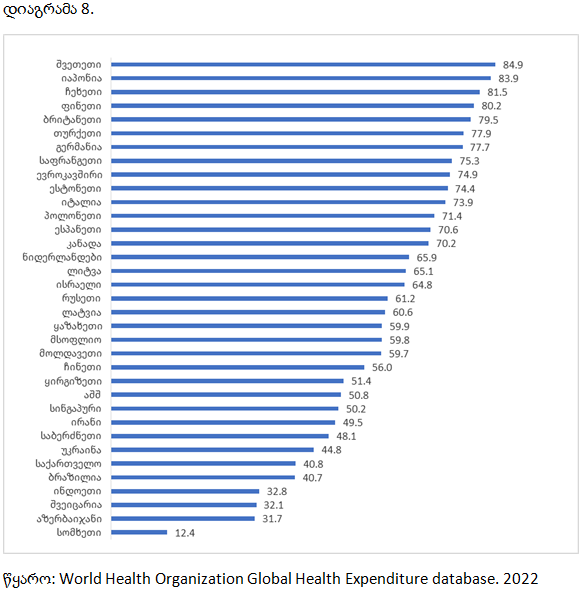
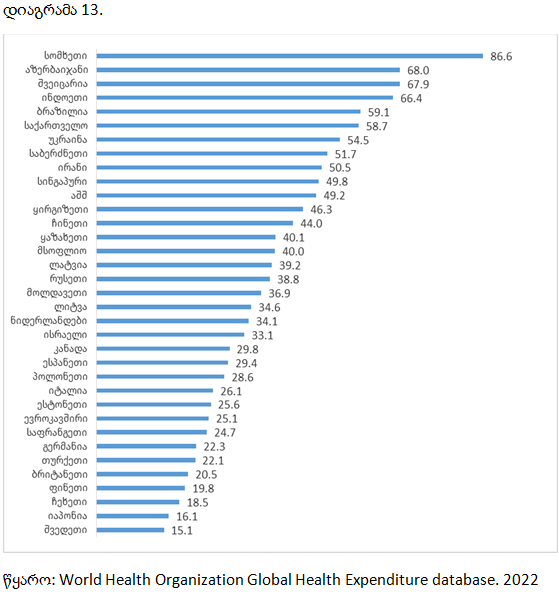
საქართველოში ჯანდაცვაზე სახელმწიფო დანახარჯების წილი ჯანდაცვაზე მთლიან ხარჯებში, 2000-2019 წლებში, 11.4%-დან 40.8%-მდე გაიზარდა. ამ მაჩვენებლით საქართველო შეესაბამება საშუალოზე დაბალშემოსავლიანი ქვეყნების საშუალო მაჩვენებელს (41%) და მნიშვნელოვნად ჩამორჩება საშუალოზე მაღალშემოსავლიან ქვეყნების შესაბამის მაჩვენებელს (54%). ჯანდაცვის მსოფლიო ორგანიზაციის რეკომენდაციით გათვალისწინებული ზღვარი გადალახეს ყაზახეთმა (59.9%), ყირგიზეთმა (51.4%), უკრაინამ (44.8%).
ჯანდაცვის სახელმწიფო ნახარჯების წილი ჯანდაცვის მთლიან ხარჯებში (%).2019 წ.
ჯანდაცვის სახელმწიფო დანახარჯების წილი ჯანდაცვაზე საქართველოში მთლიან დანახარჯებში. (%%) 1995-2019 წწ.
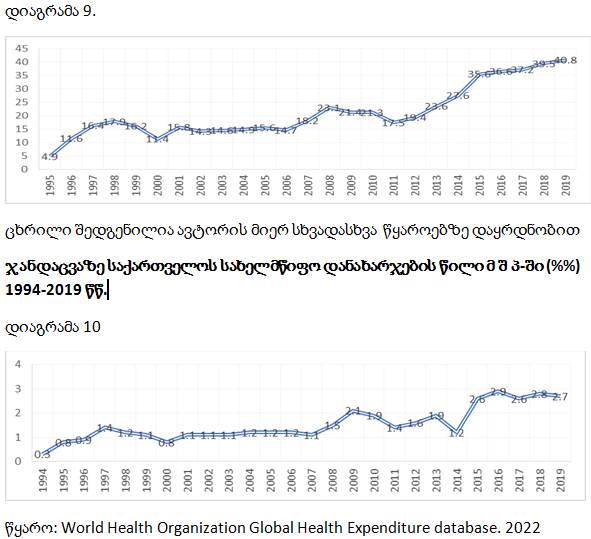
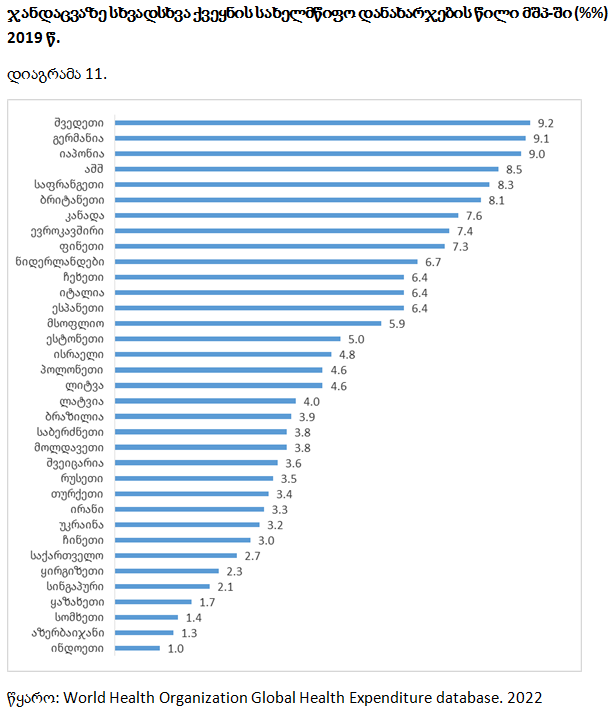
ქვეყანაში ჯანდაცვის დაფინანსების მნიშვნელოვანი ინდიკატორია ჯანდაცვაზე სახელმწიფო ხარჯები მშპ-თან მიმართებით, რაც ჯანდაცვის მსოფლიო ორგანიზაციის რეკომენდაციით, უნდა იყოს 5% მაინც. საქართველოში, ჯანდაცვაზე სახელმწიფო ხარჯების მნიშვნელოვანი მატების მიუხედავად, მისი წილი მშპ–თან მიმართებით დაბალია – 2.7%. დაბალშემოსავლიან ქვეყნებში კი 2%-მდეა. ამ მაჩვენებლით საქართველო უსწრებს ყირგიზეთს (2.3%), ყაზახეთს (1.7%), სომხეთს (1.4%), აზერბაიჯანს (1.3%). საქართველოში ჯანდაცვაზე სახელმწიფო ხარჯების წილი მშპ–თან მიმართებით, 2000-2019 წწ., 0.8%-დან 2.7%-მდე გაიზარდა.
კერძო ხარჯები ჯანდაცვაზე
ჯანდაცვის დაფინანსების ერთ-ერთი მნიშვნელოვანი წყაროა ჯანმრთელობის კერძო დაზღვევა, რომელიც სხვადასხვა როლს ასრულებს ქვეყნებში, მათი ჯანმრთელობის დაფინანსების სტრუქტურიდან გამომდინარე. უმეტეს ქვეყნებში, სახელმწიფო, ან სოციალური ჯანმრთელობის დაზღვევის სქემებით ხდება საზოგადოებრივი სარგებლის პაკეტის დაფინანსება. ჯანმრთელობის კერძო დაზღვევა შეადგენს აშშ-ში ჯანმრთელობის დანახარჯების მესამედს, შვეიცარიაში – თითქმის ნახევარს და დაახლოებით 60%-ს ნიდერლანდებში. თუმცა, ბევრ ქვეყანაში ის შეადგენს ჯანდაცვის დანახარჯების 5%-ზე ნაკლებს.
სხვადასხვა ქვეყანაში ჯანდაცვაზე კერძო დანახარჯების წილი ჯანდაცვაზე მთლიან დანახარჯებში (%), 2019 წ.
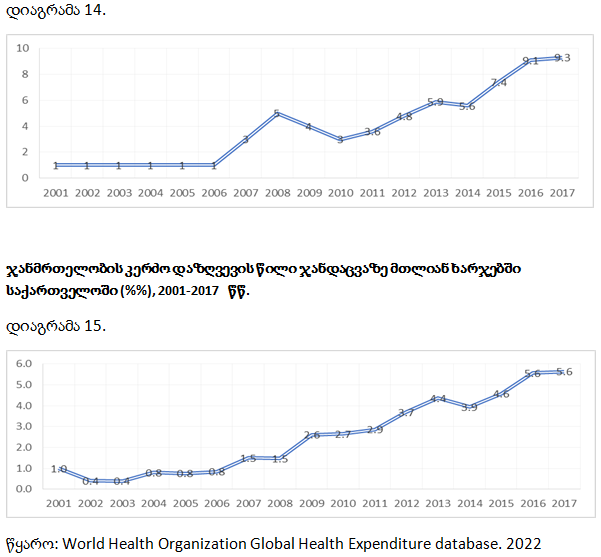
საქართველოში კერძო სამედიცინო დაზღვევის წილი მცირეა ჯანდაცვის სისტემაში. 2017 წელს, ის შეადგენდა 5.6%-ს, ხოლო ჯანდაცვაზე კერძო დანახარჯებში – 9.3%-ს. ჯანდაცვაზე კერძო დაზღვევის წილი ჯანდაცვაზე მთლიან ხარჯებში 2000-2019 წლებში, 1%-დან 5.6%-მდე გაიზარდა.
ჯანმრთელობის კერძო დაზღვევის წილი ჯანდაცვაზე კერძო დანახარჯებში საქართველოში %%, 2001-2017 წწ.
კერძო სამედიცინო დაზღვევით მოცული პირები, 2020წ.
საქართველოში კერძო სამედიცინო დაზღვევას უზრუნველყოფს კერძო სადაზღვევო კომპანიები და მოიცავს მოსახლეობის 9%-ს (438 302 ადამიანი 2020 წელს), უმეტესობა ნებაყოფლობითია და ვრცელდება თანამშრომლებსა და მათ ოჯახებზე, ასევე სავალდებულოა ადამიანთა ზოგიერთი ჯგუფისათვის (სამხედრო მოსამსახურეები). ზოგიერთი კერძო სადაზღვევო პოლისი მოიცავს სერვისებს, რაც არ შედის საყოველთაო ჯანდაცვის პროგრამაში, როგორიცაა სტომატოლოგიური მომსახურება და ზოგიერთი ამბულატორიული მედიკამენტი. 2017 წელს, საყოველთაო ჯანდაცვის პროგრამიდან გამოირიცხა მაღალშემოსავლიანი პირები, თუმცა, ამან მნიშვნელოვნად არ გაზარდა მოთხოვნა კერძო დაზღვევაზე.
ჯიბიდან გადახდები
ჯიბიდან გადახდა მოიცავს როგორც ფორმალურ, ასევე არაფორმალურ გადახდებს, კერძოდ, სახელმწიფოს მიერ დაფინანსებული სამედიცინო მომსახურებაზე დაწესებულ გადახდებს (თანაგადახდას, დაწესებული ლიმიტის ზემოთ დანახარჯებს), ასევე პროვაიდერების მიერ გაწეული მომსახურებისთვის პირდაპირ გადახდებს, რასაც სახელმწიფო არ ფარავს.
დაბალ და საშუალო შემოსავლიან ქვეყნებში ჯანდაცვაზე დანახარჯების მნიშვნელოვან ნაწილს შეადგენს ჯიბიდან პირდაპირი გადახდები. მსოფლიოში ყოველწლიურად მილიონობით ადამიანი ღარიბდება სამედიცინო მომსახურებაზე კატასტროფული დანახარჯების შედეგად.
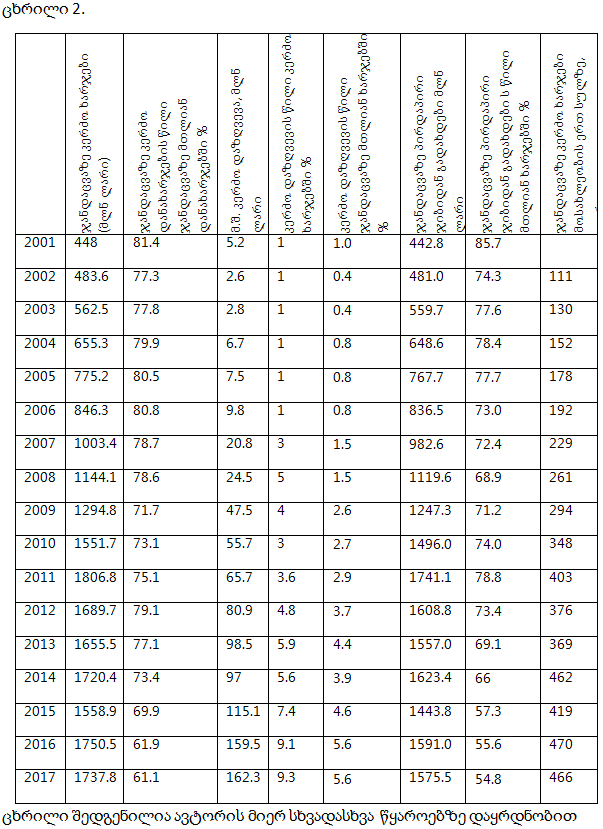
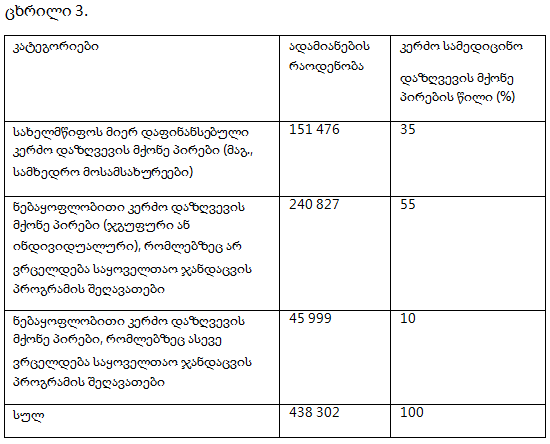
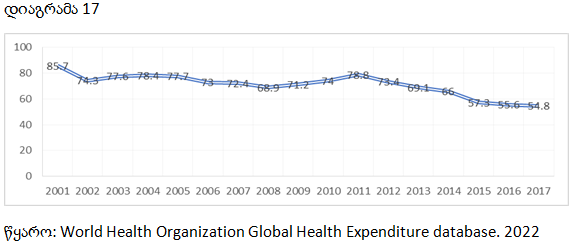
მიუხედავად იმისა, რომ საქართველოში წლიდან წლამდე იზრდება ჯანდაცვის ხარჯებში სახელმწიფო დაფინანსების წილი, დაახლოებით 54.8%-ს, მოსახლეობის მიერ გაღებული ჯიბიდან პირდაპირი დანახარჯები შეადგენს. შედეგად, საქართველოში ბევრი ოჯახი იძულებულია უარი თქვას საჭირო სამედიცინო მომსახურებაზე, რადგან მათ არ შეუძლიათ ამ მომსახურების საფასურის ანაზღაურება (ვერულავა, 2020).
საქართველოში ჯანდაცვაზე ჯიბიდან პირდაპირი ხარჯების წილი ჯანდაცვაზე მთლიან დანახარჯებში %, 2001-2017 წწ.
დასკვნა
ჯანდაცვის დაფინანსების მნიშვნელოვანი მაჩვენებელია ჯანდაცვის მთლიან ხარჯებში ჯანდაცვაზე სახელმწიფო და კერძო დაზღვევით გაწეული ხარჯების წილი. ჯანდაცვის მსოფლიო ორგანიზაციის რეკომენდაციით, ჯანდაცვის სახელმწიფო დანახარჯები უნდა შეადგენდეს ჯანდაცვის მთლიანი ხარჯების 40%-ზე მეტს. საქართველოში ჯანდაცვაზე სახელმწიფო დანახარჯების წილი ჯანდაცვაზე მთლიან ხარჯებში 2000-2019 წლებში, 11.4%-დან 40.8%-მდე გაიზარდა. გასათვალისწინებელია, რომ საქართველოში კერძო სამედიცინო დაზღვევის წილი ჯანდაცვაზე მთლიან ხარჯებში შეადგენდა 5.6%-ს. შესაბამისად, საქართველოში სახელმწიფო და კერძო დაზღვევით გაწეული ხარჯების წილი შეადგენს 46,4%-ს.
ამრიგად, მიუხედავად იმისა, რომ საქართველოში წლიდან წლამდე იზრდება ჯანდაცვის ხარჯებში სახელმწიფო დაფინანსების წილი, ის მხოლოდ მცირედ აღემატება ჯანდაცვის მსოფლიო ორგანიზაციის მიერ რეკომენდებულ ზღვარს, შესაბამისად, სამედიცინო სერვისებზე მნიშვნელოვანი ხარჯების, დაახლოებით 54.8%-ის, გაღება თავად მოსახლეობას უწევს. შედეგად, მოსახლეობის გარკვეული ნაწილი იძულებულია უარი თქვას სამედიცინო მომსახურებაზე.
ჯანდაცვის სისტემის ფუნქციონირების გაუმჯობესების მიზნით საქართველომ უნდა გაიზარდოს ჯანდაცვაზე სახელმწიფო დანახარჯები, რათა ბენეფიციარისთვის, სრულად უზრუნველყოფილი იქნეს აუცილებელ სამედიცინო მომსახურებაზე ფინანსური ხელმისაწვდომობა.
ლიტერატურა:
ვერულავა თ. (2023). ჯანდაცვის პოლიტიკა. კავკასიის უნივერსიტეტი.
ვერულავა თ. (2020). ჯანდაცვის პოლიტიკის გამოწვევები საქართველოში: სამედიცინო მომსახურების ორგანიზაციული და ფინანსური პერსპექტივა. შოთა რუსთაველის ეროვნული სამეცნიერო ფონდი. თბილისი.
ვერულავა თ., ჯორბენაძე რ. (2020). ჯანდაცვაზე ხელმისაწვდომობა, როგორც ფუნდამენტური უფლება თუ პრივილეგია? ეკონომიკა და ბიზნესი. 12 (4).
ჯორბენაძე ა., ვერულავა თ. (2021). ჯანმრთელობის სოციალური დაზღვევა საქართველოში: განვითარების ბარიერები. ეკონომიკა და ბიზნესი. 13 (2).
Organisation of African Unity (2001). African Summit on HIV/AIDS, Tuberculosis and other Related Infectious Diseases. Abuja Declaration on HIV/AIDS,Tuberculosis and other Related Infectious Diseases, 24–27 April 2001.
OECD Health Statistics 2022.
Stenberg K, Hanssen O, Edejer TT-T, Bertram M, Brindley C, Meshreky A, et al. (2017). Financing Transformative Health Systems towards Achievement of the Health Sustainable Development Goals: A Model for Projected Resource Needs in 67 Low-Income and Middle-Income Countries. Lancet Glob Health. Sep 1;5(9):e875–87.
WHO. (2020). World Health Statistics 2020.
WHO (2021). Global Health Expenditure Database.
World Health Organization (2022). Global Health Expenditure database.
WHO (2001). Commission on Macroeconomics and Health.
References:
Verulava T.( 2023). jandatsvis politika. [Health policy. Caucasus University.] in Georgian
Verulava T. (2020). jandatsvis polit’ikis gamotsvevebi sakartveloshi: sameditsino momsakhurebis organizatsiuli da sazogadoebrivi perspektivebi. [Health Policy Challenges in Georgia: Organizational and Financial Perspective of Medical Services. Shota Rustaveli National Science Foundation. Tbilisi.] in Georgian
Verulava T., Jorbenadze R. (2020). jandatsvaze khelatsvdomoba, rogorts pundamenturi upleba tu privilegia? [Access to Healthcare as a fundamental right or a Privilege? Economics and Business. 12, #4.] in Georgian
Jorbenadze A., Verulava T. (2021). janmrtelobis sainpormatsio sakartveloshi: ganvitarebis barierebi. [ Social Health Insurance in Georgia: Barriers to Development. Economics and Business. #2.] in Georgian
Organisation of African Unity. (2001). African Summit on HIV/AIDS, Tuberculosis and other Related Infectious Diseases. Abuja Declaration on HIV/AIDS,Tuberculosis and other Related Infectious Diseases, 24–27 April 2001.
OECD Health Statistics 2022.
Stenberg K, Hanssen O, Edejer TT-T, Bertram M, Brindley C, Meshreky A, et al. (2017). Financing Transformative Health Systems towards Achievement of the Health Sustainable Development Goals: A Model for Projected Resource Needs in 67 Low-Income and Middle-Income Countries. Lancet Glob Health. Sep 1;5(9):e875–87.
WHO. (2020). World Health Statistics 2020.
WHO (2021). Global Health Expenditure Database.
World Health Organization (2022). Global Health Expenditure database.
WHO (2001). Commission on Macroeconomics and Health.
Keywords: Health care expenditures, public health care expenditures, private health care expenditures
JEL Codes: H51, I10, I18, P36,









